Fracture de l'humérus
Spécialité de l'épaule
Qu’est-ce que l’épaule ?
Pour commencer l’articulation de l’épaule est constituée de plusieurs os : l’humérus, la clavicule et la scapula (l’omoplate).
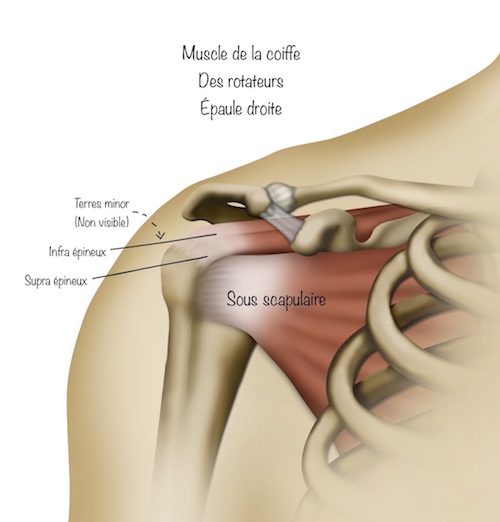
La scapula comprend plusieurs zones : La glène qui est une surface assez plate avec deux discrètes courbures (par simplicité assimilons ça à une raquette de tennis) recouverte de cartilage, avec laquelle la tête de l’humérus (une balle de tennis) s’articule.
Pour que l’ensemble Balle de tennis / Raquette de Tennis soit stable, la tête humérale est maintenue en permanence en regard de la glène grâce à plusieurs structures :
- La capsule articulaire qui est une poche entourant l’articulation
- les ligaments qui sont des sortes de haubans reliant la glène à l’humérus
- les muscles de la coiffe des rotateurs (le sous scapulaire, le supra épineux, l’infra épineux et le teres minor)
- le labrum (bourrelet glénoïdien) qui est un bourrelet fibro-cartilagineux autour de la glène (équivalent aux ménisques dans le genou ou dans notre exemple aux bords de la raquette).
L’humérus et l’omoplate s’articulent entres eux et forment
- L’articulation gléno-humérale
Une autre partie de l’omoplate appelée : épine de la scapula sépare la face postérieure de la scapula en une fosse supra épineuse (au-dessus de l’épine) et une fosse infra épineuse (en-dessous de l’épine).
Cette épine en se terminant latéralement donne l’acromion qui va venir s’articuler avec la clavicule en donnant l’articulation acromio claviculaire.
Cette articulation est stabilisée par plusieurs structures ligamentaires :
Les ligaments acromio-claviculaire : tendus entre l’acromion et la clavicule
Les ligaments coraco claviculaire : trapézoïde et conoïde, tendus entre la coracoïde et la clavicule
Pour que les os glissent entres eux, les surfaces qui sont en contact sont revêtues de cartilage.
Le trapézoïde est responsable de la stabilité antéro postérieure et le conoïde de la stabilité verticale.
Il existe aussi un autre secteur de mobilité qui n’est pas une véritable articulation à proprement parlé car non recouverte de cartilage. Il s’agit de « l’articulation scapulo-thoracique » , c’est-à-dire le glissement de l’omoplate sur le thorax.
Les fractures de l’humérus
Il s’agit d’une fracture fréquente souvent rencontrée chez des patients de moins de 60 ans lors d’un accident à haute énergie souvent en pratiquant par exemple de la moto, du vélo ou du ski.
On peut grossièrement les séparer en deux groupes
- Les fractures articulaires
- Les extra articulaire
Puis on peut encore subdiviser chaque type de fracture selon qu’elle soit
- Déplacée ou non déplacée
- Comminutive (plusieurs fragments) ou simple (deux fragments)
- Spiroïde (courte ou longue) ou transversale
En fonction de l’atteinte un traitement orthopédique ou chirurgicale peut sera initié.
Selon le type de fracture il existe un risque de nécrose de la tête humérale (mort de la tête humérale), ainsi en fonction de l’âge du patient, il arrive qu’il soit nécessaire de poser directement une prothèse d’épaule.
Faut-il faire des examens ?
Oui c’est obligatoire ! Un bilan radiologique avec plusieurs incidences généralement perpendiculaires les unes aux autres est un minimum.
De plus lorsqu’il existe plusieurs fragments et/ou que le trait de la fracture touche l’articulation, alors il est nécessaire de réaliser un scanner.
Quels sont les traitements possibles ?
Contrairement à l’idée reçue, l’intervention chirurgicale n’est pas toujours obligatoire !
Une information claire, objective et répétée vous sera apportée lors votre consultation sur l’ensemble des alternatives thérapeutiques possibles.
En général, en France un traitement orthopédique est initié pour les fractures non-déplacées de la partie proximale et à faible fragments.
Les fractures qui ne comportent que deux fragments sont souvent prise en charge par traitement orthopédique.
En quoi consiste le traitement orthopédique ?
Les fractures accessibles au traitement orthopédique sont traitées par une immobilisation grâce à un « gilet coude au corps » pendant 6 semaines. Il est important que ce dernier soit parfaitement adapté à votre morphologie pour qu’il soit bien toléré.
Pendant cette période vous pouvez bouger votre coude pour ne pas qu’il s’enraidisse.
En revanche-vous ne pouvez surtout pas réaliser des mouvements de rotations de l’humérus.
Une rééducation douce peut être démarrée, comme il vous le sera mentionné lors de vos consultations de suivi.
Le traitement orthopédique n’est pas un un abandon thérapeutique, il nécessite une surveillance radio-clinique régulière étroite.
En quoi consiste le traitement chirurgical ?
Trois objectifs sont visés par ce traitement chirurgical :
- Réduire la fracture
- Fixer cette fracture
- Rééduquer précocement.
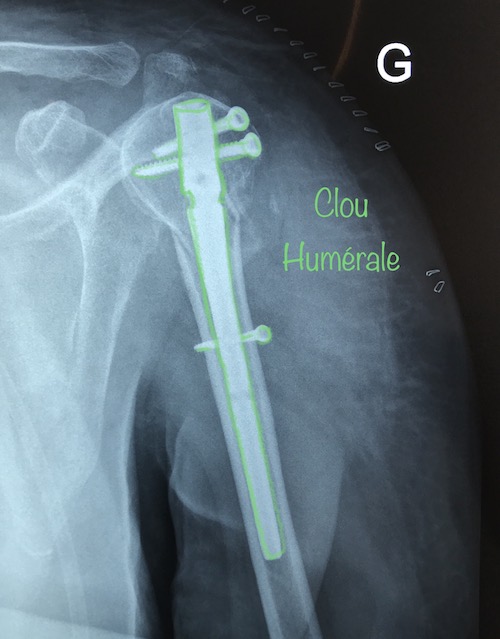
Selon le type de fracture que vous présentez, votre chirurgien pourra utiliser tout un éventail thérapeutique : Ancres, Broches, fils métalliques, Vis libre, Vis verrouillées dans une plaque, plaques.
L’ensemble de ces outils thérapeutiques permet de mieux s’adapter à votre fracture et à l’objectif final, celui de retrouver au mieux la fonction perdue.
Les photos du menu défilants vous présenteront la variété des montages possible que l’on peut rencontrer lors des ostéosynthèses de clavicule.
Cette chirurgie se pratique à ciel ouvert, vous aurez donc une cicatrice en avant de la clavicule.
La consolidation osseuse est généralement obtenue entre 6 à 10 semaines
Quelles sont les suites opératoires ?
Généralement une courte immobilisation est nécessaire et une simple écharpe à visée antalgique peut être utilisée pendant 30 à 45 jours.
La mobilisation passive douce est autorisée dès le 5iem jour, la rééducation en balnéothérapie est vivement conseillée.
La mobilisation active douce est autorisée à 6 semaines après la visite de contrôle chez votre chirurgien.
Les mouvements actifs de la vie de tous les jours ne sont autorisés qu’à partir de 6 semaines.
La reprise des sports de contact et le port de charge lourde n’est à envisager qu’au 4ème ou 5ème mois.
Les pansements sont à refaire toutes les 48h. En général des pansements résistants à l’eau vous sont prescrits. Ainsi ils vous permettent de prendre une douche et d’entreprendre une rééducation en balnéothérapie.
Plusieurs types de suture peuvent être employés : des agrafes, des fils non résorbables ou surjet intradermique au fil résorbable. Le type de suture employée dépend de plusieurs facteurs qui peuvent changer en cours d’intervention : la qualité de la peau, la topographie de l’incisons, la présence d’un hématome ou d’un œdème.
Quelles sont les suites opératoires ?
Généralement une courte immobilisation est nécessaire et une simple écharpe à visée antalgique peut être utilisée pendant 30 à 45 jours.
La mobilisation passive douce est autorisée dès le 5ième jour, la rééducation en balnéothérapie est vivement conseillée.
La mobilisation active douce est autorisée à 6 semaines après la visite de contrôle chez votre chirurgien.
Les mouvements actifs de la vie de tous les jours ne sont autorisés qu’à partir de 6 semaines.
La reprise des sports de contact et le port de charge lourde n’est à envisager qu’au 4ème ou 5ème mois.
Les pansements sont à refaire toutes les 48h. En général des pansements résistants à l’eau vous sont prescrits. Ainsi ils vous permettent de prendre une douche et d’entreprendre une rééducation en balnéothérapie.
Plusieurs types de suture peuvent être employés : des agrafes, des fils non résorbables ou surjet intradermique au fil résorbable. Le type de suture employée dépend de plusieurs facteurs qui peuvent changer en cours d’intervention : la qualité de la peau, la topographie de l’incisons, la présence d’un hématome ou d’un œdème.
Mais quelles sont les complications possibles ?
Il n’existe pas d’acte chirurgical sans risque de complication secondaire. Toute décision d’intervention doit être prise en connaissance de ces risques dont votre chirurgien vous aura tenu informé.
- Infection nosocomiale : elle est rare et se maîtrise aisément lorsque le diagnostic est précoce. La prise d’antibiotiques associés à une nouvelle intervention est parfois nécessaire.
- Hématome : le diagnostic doit être précoce et la reprise chirurgicale est également parfois nécessaire. La mise en place fréquemment de glace en post opératoire quatre fois par jour limite sa survenue. Pour diminuer l’œdème pensez à bien surélever dès que possible votre main et ne pas la laissez pendre en permanence. Dans le bras l’hématome a tendance à glisser vers le bas et rendre tout le membre supérieur bleu
- Syndrome douloureux régional complexe SDRC (anciennement algodystrophie) : il s’agit d’un « dérèglement » de la douleur alors qu’il n’y a aucun problème sous-jacent. Sa manifestation est indépendante du type de chirurgie et peut survenir même après une simple immobilisation ou un simple traumatisme. La main devient gonflée, douloureuse, et s’enraidit progressivement. L’évolution peut être très longue. Des séquelles sont possibles (douleurs résiduelles, raideurs des doigts et /ou du poignet, parfois de l’épaule). Le traitement est difficile et fait appel à des produits spécifiques et à la rééducation
- Accident d’anesthésie : du plus simple au plus grave, y compris le décès.
Quelles sont les complications spécifique aux ostéosynthèses ?
- Un déplacement secondaire : parfois il existe un déplacement secondaire du montage chirurgical pour plusieurs raisons : chocs ou chute involontaire, non-respect des consignes d’immobilisation ou tout simplement défaillance du moyen d’ostéosynthèse. Il se crée alors un trouble de la mobilité qui conduit parfois selon la gêne à une reprise chirurgicale.
- Les cals vicieux ou consolidation en mauvaise position.
Son traitement est fonction du délai d’observation de ce cal vicieux. S’il intervient dans une période inférieure à 4 à 6 semaines, il est nécessaire d’aborder le foyer de fracture : par des manœuvres douces, il faut démonter ce dernier et réaliser une ostéosynthèse stable afin d’obtenir une correction de la fracture anatomiquement parfaite. Celle-ci est seule garante d’une rééducation précoce qui ne péjorera pas le pronostic. Au-delà de cette période, le traitement est adapté en fonction du siège du cal vicieux.
La mal-rotation est corrigée par une ostéotomie de dérotation le plus souvent à distance du foyer de fracture, fixée par un montage stable (broche, plaque vissée, agrafe thermo-formable). Dans certains cas, une reprise directe dans le foyer de fracture avec correction de la rotation est possible, mais il faut tenir compte de l’accourcissement qui doit nécessiter une ostéotomie oblique permettant de le corriger. Nous insistons sur la nécessité d’un montage parfaitement stable afin de débuter tôt une rééducation.
- La pseudarthrose : la non consolidation de votre fracture dans un délai de 6 mois. Cette non consolidation conduit généralement à la reprise chirurgicale. Elle survient le plus souvent dans les fractures ouvertes où un espace a été maintenu. Les pseudarthroses peuvent être bien toléré. Cependant quand elles sont mal tolérées, elles se manifestent par des douleurs, des saillies des os directement visibles sous la peau. Elles nécessitent, en cas de pseudarthrose sur foyer fermé, une reprise du foyer de fracture, avec réalisation d’une ostéosynthèse stable avec une greffe osseuse
- Une raideur articulaire : une épaule opérée aura une récupération progressive des mobilités qui peut être limitée dans les premiers temps.
- Une rupture tendineuse
- Calcifications dans la capsule et les muscles de voisinage : Elles peuvent apparaître secondairement et être source de raideur, voire même imposer une arthrolyse (libération chirurgicale de l’articulation).
- Douleurs résiduelles : le plus souvent résolutives en quelques mois. Ces douleurs peuvent être musculaires (réinsertion musculaire, contractures), tendineuses. Ces douleurs peuvent également être d’origine osseuse (au bras en cas de prothèse sans ciment).
- Atteinte d’une structure noble au voisinage : lors de l’abord chirurgical une lésion rare mais possible d’un élément noble comme un tendon, une artère ou un nerf est possible. Des rameaux sensitifs (voir certains à fonction motrice) peuvent être atteints. Ce risque est possible, mais rassurez-vous il est très rare. Parfois il s’agit seulement d’un trouble transitoire lié à l’écartement des structures pendant l’intervention ou encore seulement par la présence d’un hématome / œdème post opératoire.
- Douleurs cicatricielles : par inflammation ou irritation des branches cutanées nerveuses autour de la cicatrice et/ou par synovectomie articulaire. En général, ces problèmes disparaissent au bout de quelques semaines parfois quelques mois
- Cicatrice inesthétique : Elle est prévenue au mieux par réalisation dans la mesure du possible d’un surjet intradermique. Mais il est important de bien protéger sa cicatrice pendant un an du soleil avec de la crème solaire : « écran total » (indice > 50).
- Œdème et gonflement : les phénomènes de gonflements peuvent perdurer presque 6 mois, pouvant être parfois définitif quand il s’agit de cicatrisation de tissus sous-jacent.
Il est important de masser sa cicatrice de sorte à éviter les adhérences cutanées et sous cutané.
- Récidive et échec : Chaque pathologie a un risque de récidive et d’échec propre, ce risque a été clairement évoqué par votre chirurgien le Dr Sébastien EL-SAÏR avec vous lors de la consultation préopératoire. Le taux de récidive et d’échec, comme celui des complications, évoqués lors de la consultation préopératoire et celui observés dans la littérature récente et non celui de la propre expérience du Dr Sébastien EL-SAÏR.